Estima-se que quase 500 milhões de pessoas vivam com diabetes em todo o mundo, dentre as quais quase metade não sabe que tem o problema.
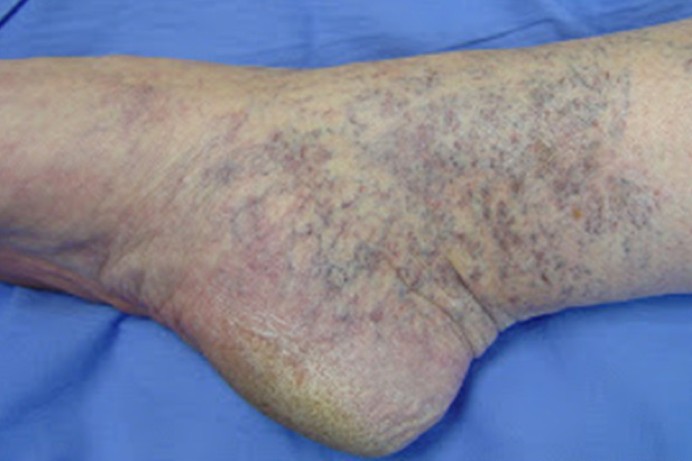
Angiopatia diabética é uma complicação vascular potencialmente grave associada a essa condição, desenvolvida por boa parte dos pacientes com diabetes, o que torna essa condição um problema de saúde global.
Essa condição danifica os vasos sanguíneos pelo excesso de glicose no sangue e gera uma série de riscos para a saúde.
Veja a seguir, com mais detalhes, o que é a angiopatia diabética, quais os seus riscos e como se proteger. Boa leitura!
.
Diabetes e problemas vasculares: qual a relação?
O diabetes é uma condição crônica (sem cura), caracterizada por níveis elevados de glicose no sangue, devido à falta ou resistência à insulina, hormônio responsável por regular o açúcar no sangue.
Essa elevação constante da glicose pode causar danos aos vasos sanguíneos ao longo do tempo, resultando em problemas vasculares.
Altos níveis de glicose danificam a camada que reveste o interior dos vasos sanguíneos, facilitando a ocorrência de inflamações e formação de placas de gordura. Essas placas podem obstruir o fluxo sanguíneo e reduzir a circulação para órgãos e tecidos, o que pode levar a diversas complicações.
As complicações vasculares mais comuns associadas ao diabetes incluem:
✅ Retinopatia diabética (que afeta a visão).
✅ Nefropatia diabética (que afeta os rins).
✅ Neuropatia diabética (que afeta os nervos).
✅ Angiopatia diabética (que afeta os vasos sanguíneos em geral).
.
Portanto, o controle adequado dos níveis de glicose no sangue é essencial para prevenir ou minimizar os problemas vasculares decorrentes do diabetes.
.
>>> Veja também: 20 termos sobre saúde vascular que você precisa conhecer
.
O que é angiopatia diabética e quais os seus riscos?
A angiopatia é um termo genérico, utilizado para designar as doenças do sistema vascular. Logo, a angiopatia diabética é o nome dado a doenças ocasionadas pelo diabetes, que acometem o aparelho circulatório, especialmente os pequenos vasos, que irrigam órgãos como olhos, rins e extremidades (como os pés).
Veja também: Tratamento para varizes
A angiopatia diabética pode resultar em complicações sérias, como as seguintes:
1. Microangiopatia diabética
As complicações decorrentes do diabetes, classificadas como microangiopatias, são aquelas que danificam os pequenos vasos, sobretudo os capilares. Entre as principais doenças que derivam desse problemas pode citar:
.
👉 Nefropatia
Fazem parte da composição de nossos rins vários vasos de tamanho pequeno, cuja função é transportar sangue com impurezas, que serão eliminadas através da urina. Quando os vasos no rins são impactados pelo diabetes, esse processo de filtragem acaba sendo prejudicado, gerando uma nefropatia.
Uma das possíveis complicações causadas pela nefropatia é a falência total das funções dos rins. A patologia é identificada através de exame de sangue específico, que indica a perda de proteínas na urina.
.
👉 Retinopatia
Assim como os rins, nossa retina também é repleta de pequenos vasos que, uma vez prejudicados, podem levar a graves complicações, inclusive à cegueira.Uma angiopatia diabética que causa retinopatia e pode levar à cegueira tem mais chances de ocorrer em portadores da diabetes tipo 2, que devem buscar tratamento desde o diagnóstico, impedindo a progressão da deterioração dos vasos da retina.
.
>>> Veja também: Quais alimentos fazem bem para a circulação?
.
2. Macroangiopatia diabética
Enquanto a microangiopatia diabética se dá através da diminuição das funções dos pequenos vasos, a macroangiopatia acontece na parede das grandes artérias, como a coronária, as cerebrais e as dos membros inferiores.
Os casos mais comuns de macroangiopatia diabética decorrem de uma aterosclerose, condição em que acontece um acúmulo progressivo de placas de gordura na parede das artérias. Confira quais são os seus principais tipos:
.
👉 Aterosclerose cerebral
Nesse caso, as artérias cerebrais são comprometidas devido à angiopatia diabética e, por conta do acúmulo de placas, pode culminar em um AVC. Alguns sintomas desse tipo de aterosclerose podem ser a falta de memória e a dificuldade em conduzir raciocínios.
.
👉 Aterosclerose de coronárias
Já a aterosclerose das coronárias acontece quando a angiopatia diabética impacta o funcionamento das artérias do coração através do comprometimento da passagem do sangue, que quando acontece de forma total, leva a um ataque cardíaco (infarto do miocárdio).
Por conta da fragilização dos vasos, incluídos as artérias coronárias, portadores de diabetes têm o risco de infarto aumentado em até 4 vezes.
.
👉 Aterosclerose dos membros inferiores
Por fim, temos a aterosclerose dos membros inferiores. Conforme a parede das artérias vai sendo comprometida pela passagem do sangue com altos níveis de glicose, os membros inferiores passam a ser menos irrigados, gerando um quadro de isquemia, que é capaz de produzir lesões ou úlceras isquêmicas. Quando elas ocorrem no pé é chamada de pé diabético.
Porém, a diabetes tanto contribui para a manutenção das úlceras quanto dificulta que elas se fechem por influenciar na cicatrização, levando a complicações graves que podem chegar até a amputação de parte dos membros inferiores, como dedos ou mesmo todo o pé.
.
Veja também: Dor nas panturrilhas: possíveis causas e o que fazer?
Como prevenir esse problema?
A melhor forma de prevenir a angiopatia diabética é controlando a diabetes desde o momento que ela surge. Como essa doença é “silenciosa”, ou seja, não dá sinais muito claros, muitas pessoas não dão a devida importância ao diabetes até que estejam em um quadro avançado. Muitos pacientes afirmam “não estou sentindo nada, pra que tratar” ou “não sinto nada, não farei dieta”. Mas, é fundamental que os pacientes saibam que esse é o melhor momento para prevenir e ter um envelhecimento muito mais saudável.
É importante lembrar que o tabagismo associado ao diabetes acelera muito a progressão da ateromatose, devendo para o cigarro o mais precoce possível.
E a atividade física regular é fundamental na prevenção. Ajuda tanto no controle da diabetes, quanto na redução das lesões vasculares ocasionadas pela doença.
Nesse sentido, manter o acompanhamento regular da glicemia, além do acompanhamento com endocrinologista e nutricionista, são medidas fundamentais.
Veja também: Telangiectasias: O que são, Causas, Sintomas e Tratamento
.
E quando o problema já está instalado?
Não existe segredo. As orientações citadas na prevenção também valem aqui. Alguns pacientes falam “dr. já está ruim mesmo, nem vou me preocupar. Quero continuar comendo o que gosto!”. Mas, a angiopatia diabética vai piorar se não houver controle. É fundamental o controle do diabetes, para se evitar a progressão dos danos.
Em casos mais avançados, pode ser necessário procedimentos cirúrgicos como revascularização ou cateterismos para que melhore o fluxo sanguíneo para a região afetada.
Além disso, manter acompanhamento regular com angiologista/cirurgião vascular quanto à saúde dos vasos é outra medida fundamental. Esse(a) especialista é responsável por investigar, diagnosticar e tratar os problemas que acometem o sistema vascular.
————————
Nesse sentido, conte com o Instituto de Angiologia e Cirurgia Vascular (IACV). Somos referência em cuidados vasculares e contamos com um time de profissionais experientes e atenciosos para oferecer o tratamento que você espera e merece.
Se você está no Distrito Federal ou Entorno, clique no link abaixo para agendar sua avaliação e vir cuidar da sua saúde conosco!